|
 更新日期: 2026 更新日期: 2026
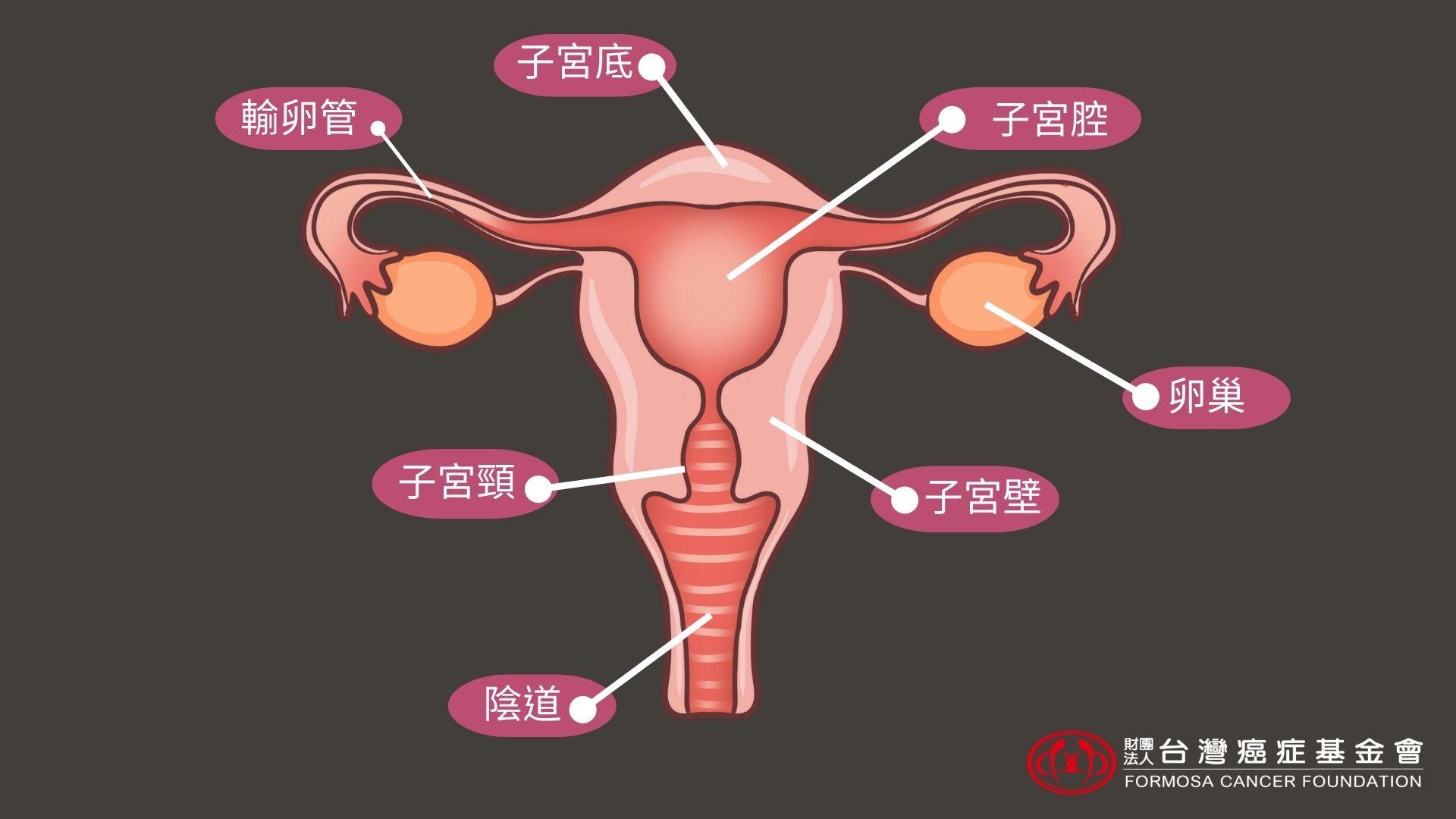
女性生殖系統分成內生殖器官和外生殖器官,位在體內不可見的,稱為內生殖器官,包括子宮、輸卵管、卵巢、子宮頸及陰道;體外可見的稱為外生殖器官,包括陰唇、陰蒂及陰道口。而子宮頸是位於子宮底部狹窄的開口,連接陰道,作為月經流出的通道。由於跟陰道相連,體內會分泌子宮頸黏液阻擋微生物,避免感染。
根據112年癌症年報登記,子宮頸惡性腫瘤發生率排名於女性為第10位;死亡率的排名於女性為第9位。子宮頸癌可透過子宮頸抹片篩檢,找出癌前病變(子宮頸上皮內贅生CIN,非癌症),經由早期處理,預防癌前病變轉變成侵襲癌,降低死亡率。
|


